Status på hornhinder: Fra én til mange typer transplantation
Meget er sket, siden VÆRN OM SYNET for 10 år siden bragte en større artikel om hornhindedonation og -transplantation. Dengang var der store udfordringer med at indsamle nok hornhinder til at behandle danske patienter. Vi måtte importere hornhinder fra USA, og der var lange ventetider på indgreb, der krævede en ny hornhinde. Heldigvis er situationen en helt anden i dag:
Siden 2015 har vi i Danmark været selvforsynende med hornhinder.

I dag dækker vi selv behovet for donorvæv, og det seneste tiår har også budt på imponerende forbedringer af de kirurgiske teknikker, der anvendes ved hornhindetransplantation.
En anderledes donation
En hornhindetransplantation er en vævstransplantation. Donationen af hornhindevæv adskiller sig derfor meget fra organdonation. Hornhinden har ingen blodforsyning, men ernæres i stedet fra væsken inde i øjet og fra tårefilmen. Cellerne i hornhinden er derfor i live op til flere døgn efter, at hjertet er holdt op med at slå, og døden er indtrådt. Hornhindevæv udtages derfor først, når de såkaldt ’sikre dødstegn’ er indtrådt, men dog inden for et døgn efter døden.
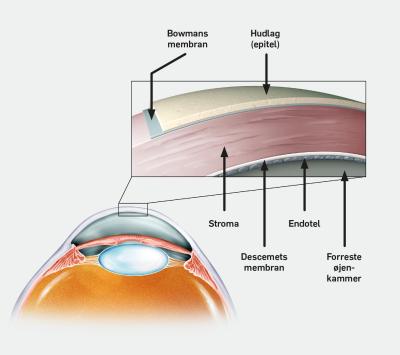
Hvem kan blive hornhindedonor?
Næsten alle kan være hornhindedonorer. Høj alder er ikke en hindring for at være hornhindedonor, og mange undersøgelser har vist, at det ikke er bedre at få transplanteret en hornhinde fra en ung person sammenlignet med væv fra en ældre donor. Ikke engang de hyppigste øjensygdomme, grå stær, grøn stær og aldersrelateret makuladegeneration (AMD), er en hindring for at være hornhindedonor. Man kan dog ikke være hornhindedonor, hvis man har en syg hornhinde eller har haft kræft i øjet, blod- eller knoglemarvskræft. Flere andre kræftformer er heller ikke en hindring for at være hornhindedonor. Men som ved bloddonation medfører tilstedeværelse af smitsomme sygdomme som hiv og leverbetændelse (hepatitis) dog, at man ikke kan donere sine hornhinder.
Det undersøges dagligt, om afdøde patienter på de samarbejdende hospitaler er registreret i Donorregistret
- Hornhindetransplantationer er den hyppigst udførte væv- og organtransplantation i Danmark og globalt. I Danmark udføres der hvert år cirka 600 hornhindetransplantationer. På verdensplan er tallet cirka 200.000 om året.
- Næsten alle kan blive hornhindedonorer – høj alder og flere øjensygdomme er ingen hindring.
- Hornhindens celler er ikke afhængig af en blodforsyning. Derfor kan man udtage væv til donation længe efter, at hjertet er holdt op med at slå.
- I dag er det muligt at lave transplantationer, hvor der kun indopereres en lille del af hornhinden. Det giver et stærkere øje, et bedre syn og færre komplikationer.
- I dag venter hornhindevævet på øjenpatienten og ikke omvendt.
Danmark som foregangsland
Fordi cellerne i hornhindevævet får deres næring fra væsken inden i øjet, er de i live nogle døgn efter døden. Det giver også mulighed for at holde celler levende i mange uger, hvis hornhindevævet bliver opbevaret i en flaske med næringsmedium ved cirka 30° celsius. Øjenafdelingen i Aarhus var det første sted i Europa, hvor man begyndte at anvende langtidsopbevaring af hornhinder. Det førte allerede i 1978 til oprettelsen af Den Danske Hornhindebank. Banken kan således fejre 40-års-jubilæum i år.
Der er flere fordele ved at kunne opbevare donorhornhinder i mange uger. For eksempel er det lettere at planlægge tidspunktet for selve operationen på den enkelte patient. Man kan også i god tid foretage laboratorieundersøgelser, der sikrer, at der ikke overføres sygdomme sammen med donorvævet.
Strammere regler
I løbet af 1980’erne indsamlede hornhindebanken et stigende antal hornhindevæv. Men det var udelukkende fra patienter, der døde og blev obduceret på det daværende Århus Kommunehospital. Donorvævet blev opbevaret og testet i banken og anvendt over hele Danmark på de mange øjenafdelinger, der dengang udførte hornhindetransplantationer. I løbet af 1990’erne blev det præciseret, at der skulle foreligge tilladelse til donation fra enten afdøde eller nærmeste pårørende. Da der i samme periode skete et stort fald i antallet af obduktioner, blev det, for at dække behovet, nødvendigt også at indsamle donorvæv fra afdøde på de nærmeste jyske sygehuse. I 2007 trådte Vævsloven i kraft. Den formaliserede en række øgede krav, som skulle opfyldes, hvis man skulle have tilladelse til at være en ’vævsbank’. For at aktiviteterne kunne fortsætte, var det derfor nødvendigt at ’genopfinde’ Den Danske Hornhindebank. Efter at dette store arbejde blev udført i 2007-2008, flyttede hornhindebanken ind i nye lokaler, der kunne leve op til nye, specifikke renhedskrav. Bankens personale startede samtidig på at udbrede kendskabet til hornhindedonation på sygehuse over hele Danmark.

Donation i de seneste 10 år
I 2008 blev Den Danske Hornhindebank godkendt som Danmarks eneste hornhindebank, og siden da har antallet af hornhindedonationer været støt stigende. I dag medvirker mere end 25 hospitaler over hele Danmark til at indsamle hornhindevæv til transplantation af danske patienter. Det undersøges dagligt om afdøde patienter på de samarbejdende hospitaler er registreret i Donorregistret, og på mange afdelinger tilskynder transplantationskoordinatorer til, at afdødes pårørende spørges om afdødes holdning til hornhindedonation. På de afdelinger, hvor man systematisk spørger pårørende om tilladelse til hornhindedonation, giver over halvdelen samtykke til donation. I alle tilfælde kontrollerer man i Donorregistret, om der eventuelt skulle være forbud mod hornhindedonation. Den samlede indsats har betydet, at Danmark nu er selvforsynende med hornhindedonorvæv (se tabel 1).
Væv og blodprøver fra alle donorer bliver dagligt transporteret til hornhindebanken i Aarhus, hvor blodprøverne analyseres, og hornhindevævet testes og opbevares, indtil der er brug for transplantatet til patientbehandling.
- Næsten alle
- Høj alder er ingen hindring
- Langt de fleste øjensygdomme udelukker ikke, at man kan være hornhindedonor
- Langt de fleste kræftsygdomme udelukker ikke, at man kan være hornhindedonor
I dag er hornhindetransplantationer klassificeret af Sundhedsstyrelsen som en ’højt specialiseret funktion’, og der foretages kun hornhindetransplantationer på øjenafdelingerne på Rigshospitalet Glostrup samt Aarhus Universitetshospital.

Mange typer af transplantation
For godt 10 år siden blev næsten alle hornhindetransplantationer udført som en ’fuldtykkelses-transplantation’. Øjenlæger anvender betegnelsen ’penetrerende keratoplastik’. Det betød, at man med nål og tråd indopererede en ny hornhinde, med alle dens lag, i fuld tykkelse. Med udvikling af stadig finere instrumenter og mikroskoper var det oplagt at forsøge, om ’del-transplantationer’ eller ’lamellær keratoplastik’ var muligt. Ideen var, at man kun skulle udskifte den del af hornhinden, der er syg, med sundt væv fra en donorhornhinde. De nye teknikker blev efterhånden mulige, og i Danmark var vi hurtige til at tage de nye operationer i anvendelse (se figur 2).
I dag er den hyppigst udførte transplantation en ’bagre del-transplantation’, af øjenlægerne betegnet ’posterior lamellær keratoplastik’, hvor kun hornhindens bagside udskiftes. Denne type transplantation tilbydes blandt andet til patienter, der har en selvstændig sygdom i hornhindens bagflade, og patienter, der har et svigt af cellerne på hornhindens bagflade efter anden øjensygdom eller øjenoperation. Den meste udbredte sygdom, der fører til en hornhindetransplantation, er Fuchs endoteldystrofi, der er en aldersrelateret udvikling af klumpede aflejringer på hornhindens bagflade (se figur 3).
Operationen minder på mange måder om en operation for grå stær: Man laver kun en lille åbning i kanten af patientens hornhinde, det syge væv fjernes, og et celletransplantat lægges ind i øjet og skubbes på plads med en luftboble. Celletransplantatet vil herefter klæbe sig fast, og man bruger ikke længere tråde til at holde transplantatet fast. Celletransplantatet kan enten være understøttet af et cirka 0,1 mm tykt lag af bindevæv (en såkaldt DSAEK-operation) eller blot ligge på en cirka 0,02 mm tyk membran fra donoren (en såkaldt DMEK-operation). Fordelen ved disse operationer er, at synet forholdsvis hurtigt bedres, at patienten ikke udvikler såkaldt ’bygningsfejl’, og at øjet er lige så robust efter operationen, som det var inden.
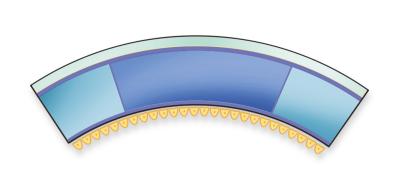
Ved andre øjensygdomme er det forandringer i hornhindens yderste lag, der generer synet. Cellelaget på indersiden af hornhinden er velfungerende og behøver derfor ikke nødvendigvis at blive udskiftet. Operationen betegnes en ’forreste del-transplantation’. Øjenlæger bruger betegnelsen ’DALK’. Forandring i de yderste lag af hornhinden kan for eksempel være arvæv efter svær hornhindebetændelse, sygdommen ’keglehornhinde’ (også kaldet ’keratoconus’) eller arvelige hornhindesygdomme, hvor der udvikles aflejringer i hornhindens yderste lag (se figur 4).
I dag venter hornhindedonor-vævet på patienten i stedet for den omvendte situation.
Når man transplanterer det yderste lag af hornhinden, forsøger man at bevare hornhindens inderste cellelag og ganske lidt af det underliggende støttevæv. Ved operationen skal donorvævet syes fast med en fin tråd, der skal sidde i mere end et år. Fordelen ved denne type operation er, at patienten næsten helt kan undgå afstødningsreaktioner, der oftest er rettet mod cellelaget på hornhindens inderside.
- Brug NemID til at logge på Donorregistret
- Du finder Donorregistret her: www.sundhed.dk/borger/min-side/mine-registreringer/organdonation eller her: goo.gl/ccEkJD
- Tal med din familie om din holdning og stillingtagen til donation
Gennemgående operationer foretages stadig. Man benytter dem ved akutte, svære betændelsestilstande eller efter sådanne. Her kan alle lag i hornhinden være så ødelagt, at man må skifte alle lagene ud med et donortransplantat. Transplantatet syes fast med en tynd tråd, der skal sidde i mere end et år. Selv om forløbet er langvarigt, opnår mange også et godt syn efter denne type operation.
Hvor godt går det?
Et hornhindetransplantat ’nedslides’ hurtigere end en normal hornhinde, og prognosen efter en hornhindetransplantation afhænger primært af årsagen til, at man blev transplanteret.
Ser man på, om hornhinden er klar, går det bedst efter transplantation for ’keglehornhinde’, hornhinde-ar og arvelige hornhindesygdomme i hornhindens yderside, hvor mere end 50 pct. har et fungerende transplantat efter 20 år. Efter en del-transplantation for sygdom i hornhindens bagflade vil cirka 50 pct. have et fungerende transplantat efter 10 år. I komplicerede tilfælde med anden øjensygdom i øjets overflade vil hornhindetransplantatet ofte kun fungere i kort tid, men alternativet er, at patienten helt mister synet. Heldigvis er det i næsten alle tilfælde muligt at foretage en re-transplantation. Men helt generelt skal man ikke få foretaget en hornhindetransplantation, medmindre dagligdag, social- eller arbejdsliv er væsentligt hæmmet som følge af en hornhindesygdom.

Konklusion
Gennem de seneste 10 år er Danmark atter blevet selvforsynende med donorvæv til hornhindetransplantation. I dag venter hornhindedonorvævet på patienten i stedet for den omvendte situation. I samme periode er de operative teknikker blevet markant forbedret, og langt flere patienter med sygdomme i hornhindens bagflade kan i dag have glæde af en hornhindetransplantation.
Hvert år bruger 1/2 million danskere vores viden om synet. Vi er glade for at tilbyde forskningsbaseret viden om synet til dig - helt gratis. Det vil vi gerne blive ved med. Derfor har vi brug for din hjælp. Gør ligesom tusindvis af andre.







