Ny behandling af blodprop i nethinden
Behandlingen forventes taget i brug i løbet af 2011
Figur 1.
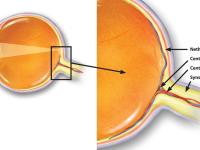
I øjets bageste del ligger et tyndt lag af væv, der kaldes nethinden. Nethinden er øjets lysfølsomme del, hvor lyset omdannes til nervesignaler. I nethindens yderste del ligger lysfølsomme sanseceller, fotoreceptorer. Fotoreceptorerne er forbundet til nethindens indre del, som forvandler disse signaler til mere specifikke nervesignaler, der sendes videre til hjernens synscentre.
Nethindens indre del bliver forsynet med ilt og næringsstoffer af et system af blodårer, der trænger ind og ud af øjet via synsnerven (Fig. 1).
Hvad er en centralveneokklusion?
Centralveneokklusion bliver ofte kaldt en blodprop i øjet. En blodprop i øjet er dog en betegnelse for flere sygdomme, men her menes specifikt en blodprop i nethindens centrale vene (Fig. 1).
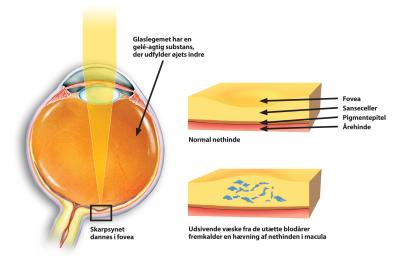
Vener er de blodårer, der leder blodet væk fra kroppens forskellige væv og tilbage til hjertet. En tilstoppet vene kan medføre alvorlige problemer i ethvert organ, og det gælder i høj grad også nethinden. Tilstopningen medfører i de fleste tilfælde, at trykket i venerne forhøjes, blodårernes vægge bliver utætte, så væske siver ud. Derved opstår en hævelse i nethinden. Denne hævelse kan medføre kraftig nedsættelse af synet, såfremt den indtræffer i macula, det område, hvor skarpsynet dannes i centralgruben (fovea). (Fig. 2).
Sygdommen rammer hyppigst ældre mennesker, men kan forekomme i alle aldersgrupper. Der findes ikke præcise tal om sygdommens hyppighed, men internationale studier indikerer, at ca. 3.000 danskere lider af sygdommen. Langt den største del af disse er over 50 år.
Kendte risikofaktorer for centralveneokklusion er rygning, forhøjet blodtryk, forhøjet kolesterol og sukkersyge.
Symptomer på centralveneokklusion
Centralveneokklusion opleves hyppigst som synsnedsættelse på det ene øje, der enten sker pludseligt eller gradvist over en periode på dage eller uger. Sygdommen kan også opleves som forøget lysfølsomhed eller forvrænget syn. Tilstanden er smertefri.
Senere kan der opleves yderligere synstab, sløret syn samt sorte skygger, der ofte flyder rundt i synsfeltet. Disse skygger skyldes blødninger i øjets glaslegeme (Fig. 2), der dog typisk vil fortage sig uden behandling.
Behandling af centralveneokklusioner
Indtil for nylig har der ikke været nogen mulighed for at behandle centralveneokklusioner. Behandlingen har indebåret regelmæssig kontrol hos øjenlægen samt behandling af komplikationer, der kan opstå i sygdommens senere fase.
Vedvarende forstyrrelser i nethinden kan medføre ukontrolleret vækst af nye blodårer. Disse blodårer kan fortil i øjet blokere udløbet af øjets indre væske, kammervandet, hvilket fører til forøget tryk i øjet med stor risiko for grøn stær. Denne dannelse af nye blodårer har man tidligere behandlet med laserlys, hvilket ikke er uden gener for patienten.
Anti-VEGF medicin – en ny mulighed
Ved iltmangel i nethinden dannes der et stof, der kaldes VEGF - en vækstfaktor - der både stimulerer dannelsen af nye blodårer og gør nethindens blodårer utætte. Ved at hæmme denne vækstfaktors virkning kan blodårerne gøres tætte igen, så lækage af væske i nethinden ophører og hævelsen sænkes. Desuden stoppes dannelsen af nye blodårer.
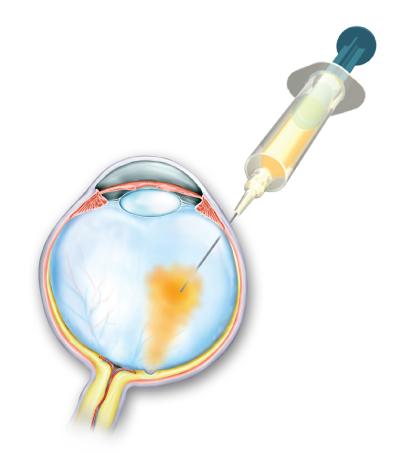
Ved injektion med anti-VEGF medicin opnås en stærkt hæmmende virkning på dannelsen af VEGF. Antistoffet benyttes også til behandling af våd AMD - alderspletter på nethinden - og forventes også snart at blive indført i behandlingen af diabetisk ødem. For at sikre den maksimale virkning af lægemidlet sprøjtes det direkte ind i øjet, typisk én gang om måneden så længe, der er behandlingsbehov (Fig. 3).
I 2009 blev der publiceret resultater fra et amerikansk studie, hvor patienter med centralveneokklusion enten fik behandling med antistof eller simulerede indsprøjtninger uden aktiv behandling (placebo).
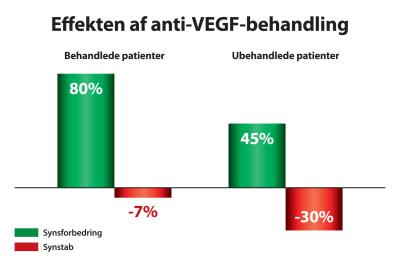
Efter en 6 måneders periode fik patienter behandlet med antistof i gennemsnit forbedret synet svarende til tre linjer eller derover på en synstavle. Den overvejende del - over 80% af patienterne - fik en bedring af synet, mens 7% fik dårligere syn.
I gruppen, der ikke fik aktiv behandling med anti-VEGF medicin, var den gennemsnitlige synsevne efter 6 måneder uændret, idet ca. 45% godt nok havde fået nogen bedring af synsevnen, men ca. 30% havde til gengæld fået et dårligere syn. Disse modsat rettede udsving førte altså til en gennemsnitlig uændret effekt (Fig. 4).
På basis af disse resultater - der blev bekræftet ved flere andre studier - blev antistoffet i 2010 godkendt af den amerikanske lægemiddelstyrelse, FDA, til behandling af centralveneokklusion. I DK forventes behandlingen taget i brug i løbet af 2011.
Anti-VEGF i DK
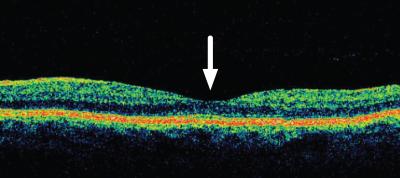
På Glostrup Hospitals Øjenafdeling kører der for tiden et forskningsprojekt om virkningen af anti-VEGF på patienter med centralveneokklusion. Patienterne følges i seks måneder, hvor indsprøjtninger gives hver måned i de første 3 måneder og derpå efter behov. For at vurdere effekten måles forskellige parametre såsom synsevne, nethindens tykkelse (Fig. 5) og iltindholdet i nethindens blodårer.
Projektets formål er at vurdere
- i hvor høj grad iltforsyningen i nethinden ændres efter centralveneokklusion,
- hvor længe disse forstyrrelser varer
- hvilken indflydelse behandling med anti-VEGF har på disse forandringer.
Vort sigte er at få fastslået, hvorvidt centralveneokklusioner er en tidsbegrænset tilstand eller, om sygdommen forvolder ændringer, der kræver vedvarende behandling i længere tid.
Hvert år bruger 1/2 million danskere vores viden om synet. Vi er glade for at tilbyde forskningsbaseret viden om synet til dig - helt gratis. Det vil vi gerne blive ved med. Derfor har vi brug for din hjælp. Gør ligesom tusindvis af andre.







