Øjenforskningen står over for endnu en revolution
Da koden til at forstå AMD blev knækket i 1990’erne, kunne øjenlægerne ikke få armene ned, og endnu bedre blev det i 2007, da forskningsgennembruddet førte til en behandling, der halverede forekomsten af blindhed. Nu ryster jorden igen. Genterapien er trådt ind på scenen og vil flytte behandling af sjældne arvelige øjensygdomme fremad med syvmileskridt, forudser professor Morten la Cour fra Rigshospitalets øjenklinik.

Uden den moderne øjenforskning havde vi ikke kunnet tilbyde patienter med øjensygdomme den fantastiske behandling, vi kan i dag. Det konkluderer professor ved Rigshospitalets øjenklinik Morten la Cour, der har dedikeret store dele af sin karriere til at forske i synstruende tilstande, og som har haft glæde af at se, hvordan forskning har revolutioneret behandlingen af en lang række øjensygdomme.
”Jeg husker tydeligt, at jeg som ung øjenlæge udskrev en ung kvinde med to små børn. Hun led af aggressiv arvelig diabetes på begge øjne. Vi opererede hende mange gange, men intet hjalp. Hun endte med to glasøjne og en blindestok. De tilfælde ser vi stort set ikke mere. Det er en fantastisk tilfredsstillelse, at vi i dag som oftest kan tilbyde behandlinger, som forhindrer, at patienterne mister synet,” siger han.
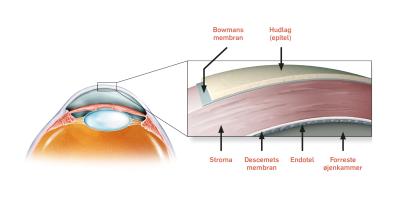
Når øjenlæger i dag er blevet langt bedre til at behandle, skyldes det ifølge Morten la Cour den vedholdende forskningsindsats. I det følgende argumenterer han for, hvordan moderne forskning i øjensygdomme har bibragt revolutionerende viden og gjort det muligt at introducere nye og hidtil ukendte teknikker, lægemidler og behandlingsmetoder.
En relativt ung videnskab
Den teoretiske lægevidenskab har gjort store fremskridt de seneste par århundreder. Viden om kroppens funktioner og sygdomsmekanismer er løbende kommet til. Den moderne kliniske lægevidenskab er imidlertid ret ung. Indtil sidste halvdel af 1800-tallet var megen behandling baseret på en forestilling fra oldtiden om, at sygdom skyldtes ubalance mellem kropsvæskerne sort galde, gul galde, blod og slim, og behandlingen bestod af forsøg på at genskabe balancen mellem elementerne.
”I dag ved vi, at denne forestilling er helt forkert. Men det er altså mindre end 200 år siden, at den forskning, lægerne bedrog, og de behandlinger, der blev tilbudt i klinikken, begyndte at hænge sammen,” fortæller Morten la Cour.

For 100 år siden spillede infektionssygdommene en meget større rolle end i dag. Folk døde af lungebetændelse, tuberkulose og andre infektioner. Gamle patientjournaler viser, at også øjenlæger kæmpede med infektioner i øjets forreste del, for eksempel hornhindebetændelse.
”Øjenlæger havde dengang svært ved at skelne mellem infektioner og andre sygdomme. Folk med årehindebetændelse risikerede at blive sendt til tandlægen for at få ryddet munden, fordi øjenlægen havde mistanke om, at tandbylder var årsag til øjensygdommen,” fortæller Morten la Cour og tilføjer:
”Sammenlignet med i dag var behandlingsmulighederne meget begrænsede. Oftalmoskopet var opfundet, så øjenlægerne kunne se ind i øjet. Ellers bestod værktøjskassen af øjendråber, briller, enkelte lægemidler (blandt andet lapis) samt primitive operationer for grå og akut grøn stær.”
Et skiftende fokus
I tiden under og efter 1. Verdenskrig begyndte den moderne medicinalindustri at tage form. I 1928 blev penicillin opdaget, og i årene efter kom andre antibiotika på markedet. Det betød, at lægerne pludselig kunne behandle mange af de sygdomme, som folk tidligere døde af i en ung alder. De medicinske fremskridt suppleredes med en erkendelse af, hvor vigtigt det var at leve sundt med det formål at forebygge sygdom.
”Udviklingen betød, at gennemsnitslevealderen skød i vejret. Det blev muligt at kontrollere infektioner – også dem, der angreb den forreste del af øjet. Som følge heraf skete der et skifte, så infektioner ikke længere var primær årsag til blindhed. Det blev i stedet nethindesygdomme, især aldersrelateret makuladegeneration (AMD), der typisk ses hos ældre,” siger Morten la Cour.
Den spirende medicinalindustri kastede mange nye lægemidler af sig. Afprøvningen af disse lod imidlertid meget tilbage at ønske. Det var den berygtede Thalidomid-skandale fra starten af 1960’erne et uhyggeligt eksempel på. Thalidomid, der blev markedsført som et beroligende og kvalmestillende lægemiddel, viste sig at give alvorlige fosterskader. Mere end 10.000 børn fødtes med misdannelser, fordi deres mødre havde fået Thalidomid under graviditeten.
”Skandalen var et wakeupcall. Hele verden blev vidne til, hvad det betød, at et lægemiddel kom på markedet uden at være sikkerhedstestet ordentligt. Det satte skandalen en stopper for. Siden har det været et lovkrav, at lægemidler skal testes i randomiserede forsøg, inden de markedsføres, så effekt og sikkerhed er sikret,” siger Morten la Cour.
Den første jordrystelse
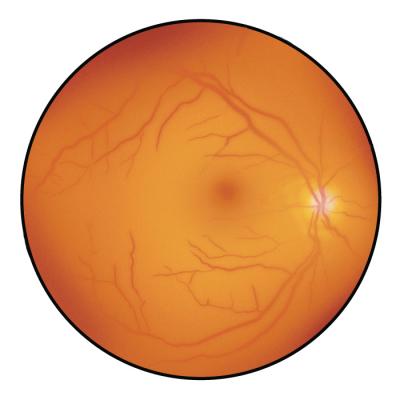
Ved indgangen til 1990’erne var øjenlægerne i stand til medicinsk at behandle grøn stær, lave glaslegemeoperationer, moderne grå stær-operation, laserbehandle diabetisk øjensygdom og tage avancerede billeder af nethinden. Men de degenerative nethindesygdomme voldte stadig problemer. Det gjaldt særligt AMD, der på det tidspunkt var primær årsag til blindhed i vesten. AMD er en sygdom i nethindens skarpsynscentrum (’den gule plet’), hvor koncentrationen af øjets sanseceller er størst. AMD findes i en våd og en tør form. Den våde er kendetegnet ved en abnorm dannelse af nye blodkar, mens den tørre er kendetegnet ved, at celler i den ydre nethinde dør. Begge former kan give forvrænget og nedsat syn og i sidste ende blindhed. Våd AMD er forbundet med den største risiko for blindhed.

”Da jeg startede i øjenforskningen i 1980’erne, talte man om, at det måtte være muligt at finde en ’faktor X’ – en mekanisme, som førte til den abnorme dannelse af blodkar. Der blev forsket intensivt. Endelig lykkedes det at identificere vækstfaktoren VEGF, og derefter, i 2007, at udvikle et middel, som blokerede for VEGF,” siger Morten la Cour og tilføjer:
”Det er det hidtil største gennembrud inden for øjenforskningen, som entydigt var et resultat af, at forskere verden over satte sig for at forske i sygdomsmekanismerne i laboratoriet. Danmark var et af de første lande, der fik implementeret anti-VEGF-behandling, og på få år halveredes forekomsten af ny blindhed i Danmark. Det var en kæmpe succes. Et kvantespring! Det er jeg stolt af på fagets vegne – og på vegne af vores offentlige sundhedsvæsen, som fik behandlingen udbredt til almindelige mennesker på rekordtid.”
Det bør i denne sammenhæng nævnes, at der var (og fortsat er) et betydeligt dansk bidrag til forskningen i AMD, og at bidraget primært var finansieret af Øjenforeningen. Foruden selve forskningsbidraget medførte Øjenforeningens forskningsstøtte, at der var engagerede danske øjenforskere, som øjeblikkeligt så gennembruddet og arbejdede for, at anti-VEGF indførtes og udbredtes i hele Danmark.
Jorden ryster igen
Nyere befolkningsundersøgelser viser, at forekomsten af blindhed i Danmark aktuelt er lavere end nogensinde før. Diabetisk øjensygdom og AMD, der førhen gjorde tusindvis blinde årligt, fylder ikke meget længere.
”Da jeg startede som øjenlæge i 80’erne, lå indmeldelsesblanketten til Dansk Blindesamfund øverst i bunken af papirer på undersøgelsespulten. I dag skal jeg lede længe efter blanketten,” konstaterer Morten la Cour med et smil.
Det er det hidtil største gennembrud inden for øjenforskningen, som entydigt var et resultat af, at forskere verden over satte sig for at forske i sygdomsmekanismerne i laboratoriet
I dag har fokus ændret sig. Selv om der fortsat er udfordringer med folkesygdommene som for eksempel grøn stær og tør AMD, så er det nu inden for de sjældne arvelige øjensygdomme, at de store forskningsgennembrud sker.
”Vi kan fortsat ikke behandle de sjældne arvelige øjensygdomme, som gør folk blinde i en ung alder, og som er årsag til mange ’blinde år’. Forskningen har bevæget sig fra at beskæftige sig med ’de mange’ til nu at have fokus på ’de få’. Til gengæld er disse få hårdt ramt, fordi de bliver blinde tidligt i livet,” siger Morten la Cour.
Den massive forskningsindsats i menneskets arvemasse og arvelige sygdomme har banet vejen for et nyt værktøj: genterapi. De arvelige øjensygdomme skyldes fejl i arvemassen. Mange af dem viser sig tidligt i livet. Genterapi er en avanceret teknik, hvormed det er muligt at ’reparere’ fejl i arvemassen. Forskerne afprøver flere reparationsteknikker. Den teknik, der er længst fremme, går ud på at sprøjte en ikke-aktiv viruspartikel indeholdende et raskt gen ind i øjet på patienter, der lider af øjensygdommen Lebers Kongenitale Amaurose (LCA). LCA-patienter har et defekt gen, hvilket betyder, at de tidligt i barndommen mister en del af synet, og langt de fleste bliver blinde, inden de fylder 30 år. Ved at erstatte det defekte gen med et raskt fjernes den mekanisme, der forårsager sygdommen, og LCA-patienterne bevarer synet.
”Det er det første eksempel på en genterapi, der har vist effekt på en øjensygdom. Det er en helt ny teknologi, som første gang blev testet i dyreforsøg for ti år siden. Jeg er ikke i tvivl om, at genterapi kommer til at eksplodere de kommende år. Om 10 år, tror jeg, at vi har en stribe behandlinger til nogle af de sygdomme, vi i dag er magtesløse over for,” siger Morten la Cour.

Et hjertebarn
Som da anti-VEGF-behandling gjorde sit indtog, mærker Morten la Cour med introduktionen af genterapi igen jorden ryste under øjenfaget. Det står derfor hans hjerte nært, at man prioriterer at forske i genterapi til sjældne arvelige øjenlidelser.
”Som øjenlæge er mit vigtigste fokus at forebygge blindhed. Med de muligheder, genterapien giver, er der potentielt rigtig mange blinde år at forebygge hos børn, der fødes med en arvelig øjensygdom. Så det er her, vi bør lægge energien og ressourcerne,” siger Morten la Cour.
Han er dog bevidst om, at genterapi er en dyr behandlingsform, som kommer ’de få’ til gode. Et faktum, som kan spænde ben for udbredelsen, konstaterer han med anger i stemmen.
”I dag har alle danskere krav på at blive behandlet for stort og småt. Det betyder, at ’de mange’ æder ressourcerne fra ’de få’. Jeg synes det er beskæmmende, hvis det kommer til at betyde, at vi ikke har råd til at udvikle og indføre behandlinger til ’de få’ – og dermed forholde børn med arvelige øjensygdomme muligheden for at få et liv som seende. Vi bør forsvare de små patientgruppers ret til effektiv behandling med næb og kløer,” siger Morten la Cour.
Hvert år bruger 1/2 million danskere vores viden om synet. Vi er glade for at tilbyde forskningsbaseret viden om synet til dig - helt gratis. Det vil vi gerne blive ved med. Derfor har vi brug for din hjælp. Gør ligesom tusindvis af andre.